La pandémie de COVID-19 soulève légitimement des questions qui remplissent les colonnes de nos journaux préférés. Une part de ces questions concerne le déroulement de l’infection par le SARS-CoV-2, et plus précisément le statut de la vaste majorité des personnes guéries de la COVID-19. Sont-elles maintenant immunisées contre une nouvelle infection ? La réponse à cette question soulève celle de la présence d’anticorps neutralisants dans leur sérum. Cet article vous propose de faire le tour de la question. Non pas de répondre à celle de savoir si les personnes guéries sont ou ne sont pas immunisées, mais d’expliquer ce que sont ces anticorps neutralisants et comment on peut, en laboratoire, les mettre en évidence.
La pandémie de COVID-19 soulève légitimement des questions qui remplissent les colonnes de nos journaux préférés. Une part de ces questions concerne le déroulement de l’infection par le SARS-CoV-2, et plus précisément le statut de la vaste majorité des personnes guéries de la COVID-19. Sont-elles maintenant immunisées contre une nouvelle infection ? La réponse à cette question soulève celle de la présence d’anticorps neutralisants dans leur sérum. Cet article vous propose de faire le tour de la question. Non pas de répondre à celle de savoir si les personnes guéries sont ou ne sont pas immunisées, mais d’expliquer ce que sont ces anticorps neutralisants et comment on peut, en laboratoire, les mettre en évidence.
Les anticorps. Les anticorps sont des protéines (appelées historiquement des Immunoglobulines, Ig) produites par des lymphocytes B durant la phase dite adaptative de la réponse immune (cf : La deuxième ligne de défense). Il en existe de différents types, IgA, IgG, IgM, IgE et IgD., mais leur structure de base est similaire. Dans le cadre de l’infection virale seules les IgA, IgG et IgM sont pertinents. 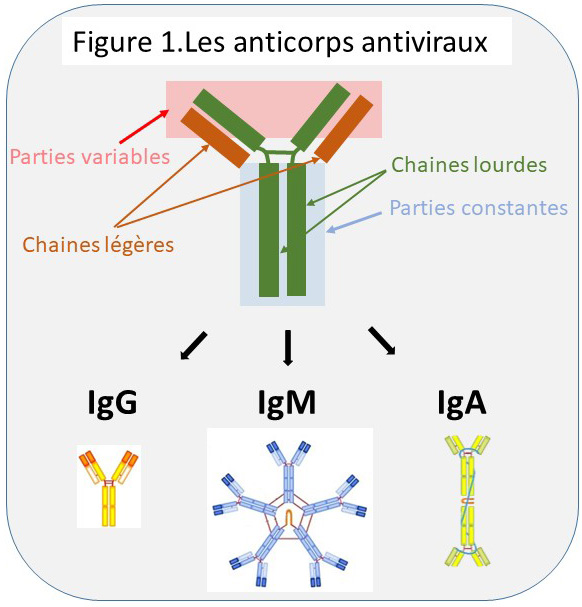
Comme le montre la Figure 1., les Ig sont constitués de chaînes protéiques qui s’associent de manière très rigoureuse pour former des molécules en forme de Y. La base de ce Y est très constante pour chaque type. C’est d’ailleurs par cette partie constante que les types se différencient. Les deux bras du Y, forment eux les parties variables. Ces dernières évoluent pour se lier avec toujours plus de précision et de force à la protéine du virus exposée à leur contact. En plus de ces différences de structure, les types se distinguent par leur temporalité, l’endroit et la durée de leur production. Les IgM sont souvent les premiers à être produits, et leur production signe presque exclusivement la première fois que l’organisme est infecté par un virus particulier (primo infection). Les IgG sont les anticorps circulants produits avec la plus haute efficacité et pendant la période la plus longue. Ces deux types circulent dans le sang et les réseaux lymphatiques. Au contraire des IgM, les IgG sont produits non seulement durant la primo infection, mais de manière récurrente à chaque infection, et même de manière permanente. C’est qu’une fraction minime des lymphocytes B qui les produit est mise en mémoire et est à même de sécréter des anticorps pendant des années, voire toute une vie. Les IgA sont produits par des lymphocytes B qui squattent les muqueuses. Ils sont sécrétés à la porte d’entrée du virus. Contrairement aux IgG, les IgA ont une durée de vie limitée à quelques semaines. Ainsi, après guérison d’une première infection des voies respiratoires par le SARS-CoV-2, on s’attend à trouver des IgA sur la surface des muqueuses respiratoires, et des IgM et des IgG dans le sang. Les trois types doivent afficher une affinité exclusive pour des protéines du virus SARS-CoV-2. Voilà pour les anticorps.
Les anticorps neutralisants. Voyons maintenant les anticorps neutralisants. On parle maintenant de la capacité qu’ont les anticorps anti-SARS-CoV-2 à neutraliser le virus. Neutralisation s’entend comme un terme militaire : de même qu’un ennemi est neutralisé pour l’empêcher de nuire, le virus est neutralisé pour l’empêcher de faire son infection. Pour comprendre le mécanisme de cette neutralisation, il faut évoquer le mécanisme d’infection d’une cellule par le virus (cf. Figures 2-5).
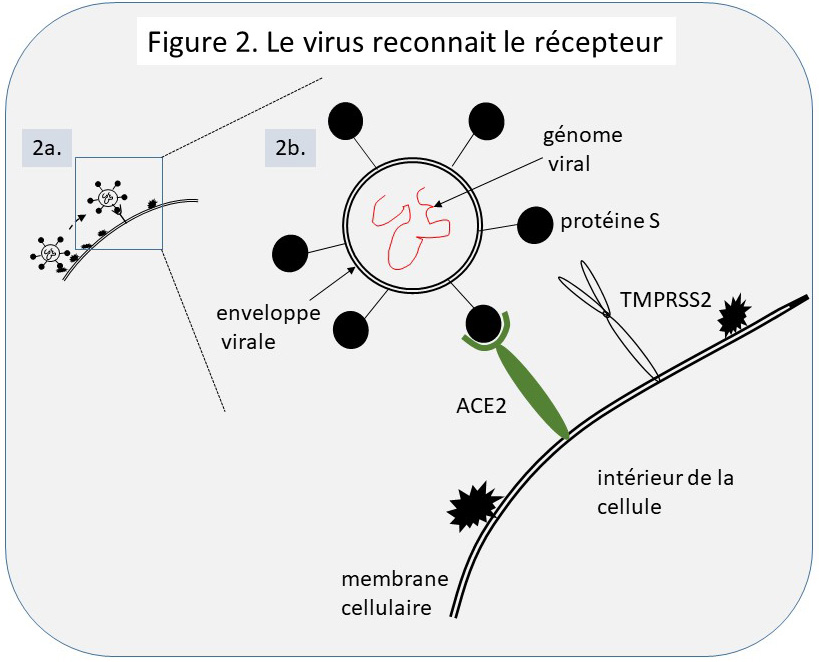
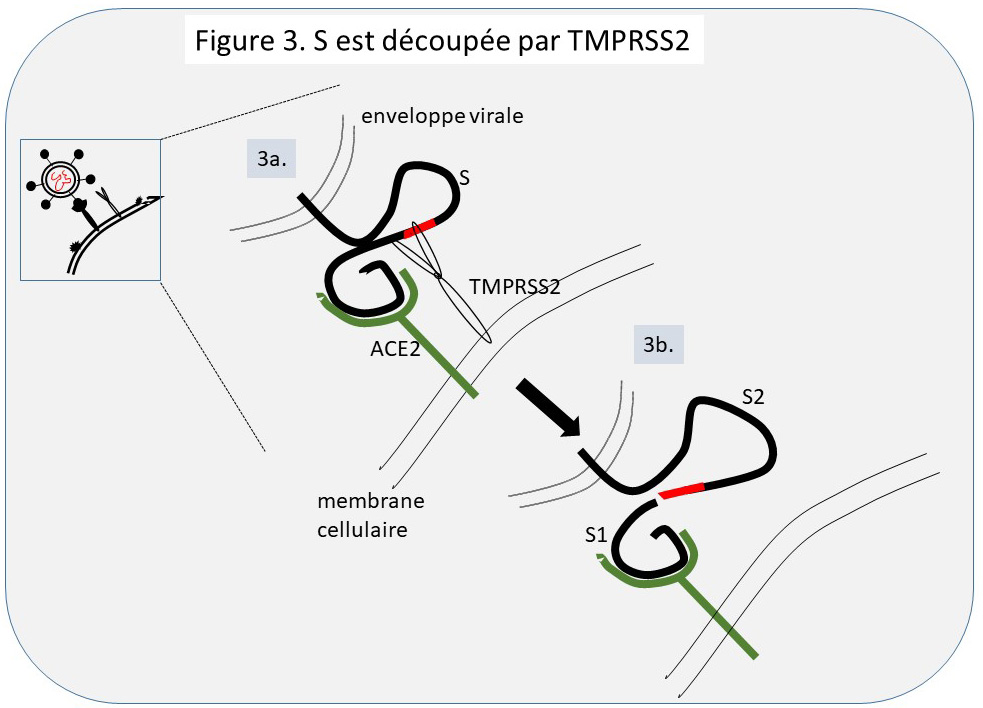
Le processus d’infection. Dans un premier temps (Figure 2a.), le virus qui atteint l’épithélium respiratoire est retenu sur une cellule de cet épithélium par attachement à ce qui s’y trouve en grande quantité, comme des résidus sucrés adjoints à des protéines cellulaires ancrées dans la membrane. Pour que l’attachement du virus sur cette cellule soit significatif pour l’infection, il faut que dans un deuxième temps une partie bien précise (un domaine) de la protéine S, qui forme le spicule sur la surface du virus, se lie très fortement à un domaine d’une protéine cellulaire réceptrice bien précise, ACE2 pour le SARS-CoV-2 (Figure 2b.). L’interaction du domaine de S avec ACE2 déclenche, maintenant, et seulement maintenant, le processus d’infection. En effet, la liaison spécifique S-ACE2 favorise l’exposition sur S d’une région susceptible à être découpée par une protéase cellulaire TMPRSS2 qui se trouve à la surface des cellules épithéliales des voies respiratoires (Figure 3a.).
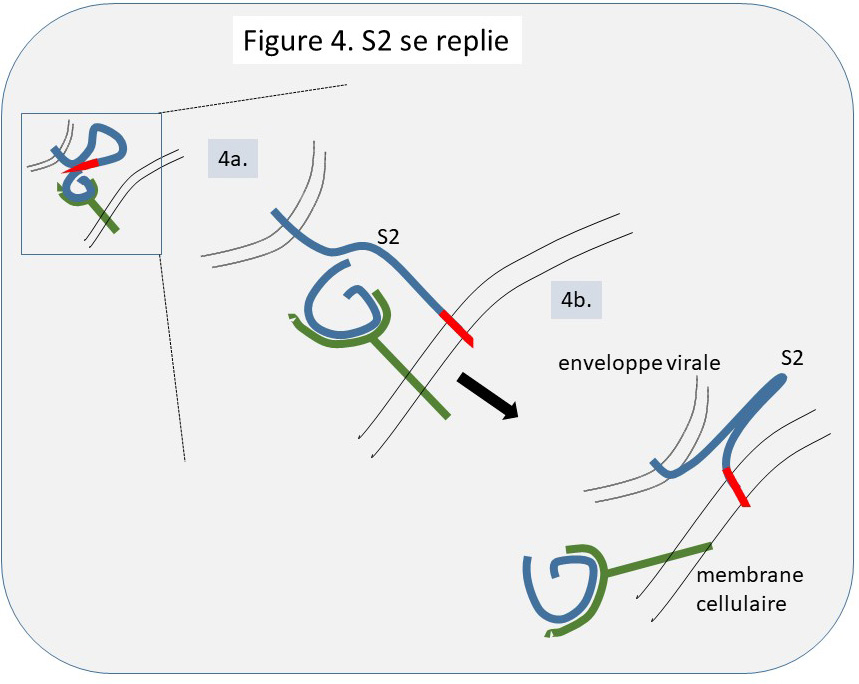
Suite à ce découpage la protéine S est maintenant sous forme S1/S2. S1 étant la partie de S qui a reconnu ACE2 et S2 la partie qui possède une extrémité hydrophobe (très avide de lipide), générée par le découpage (Figure 3b., en rouge). La partie hydrophobe de S2 plonge maintenant dans la membrane cellulaire, faite d’une double couche de lipides, et relie physiquement la particule virale et la cellule (Figure 4a.).
La suite est mécanique, S2 se replie sur elle-même, rapprochant de ce fait l’enveloppe et la membrane (Figure 4b.).
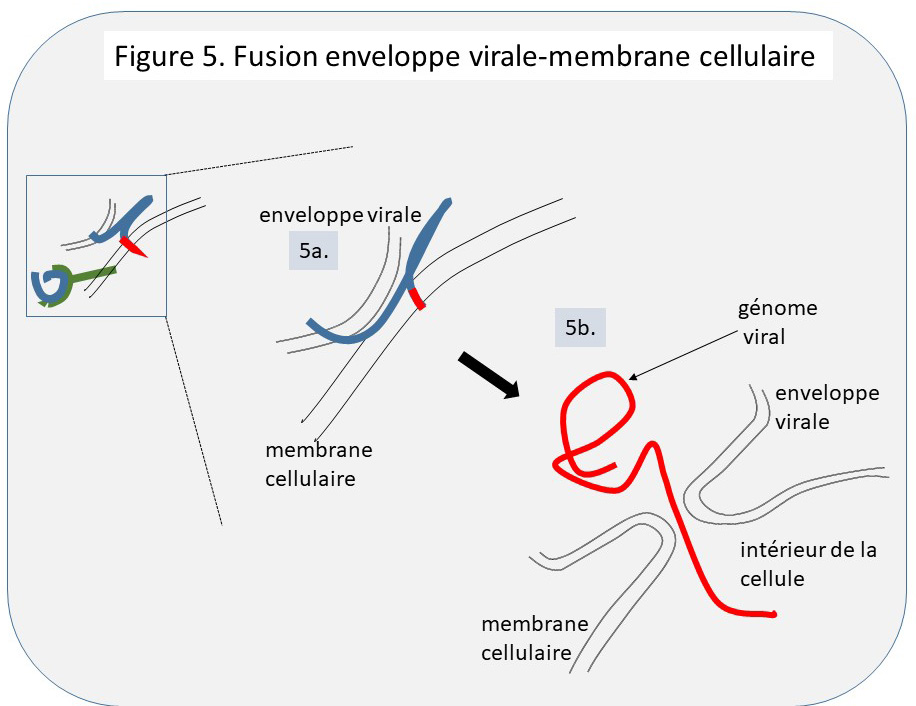
Lorsque les deux partenaires se touchent (Figure 5a.), l’enveloppe et la membrane fusionnent pour donner naissance à un pore qui permet au génome viral (tortillon rouge) d’être injecté à l’intérieur de la cellule (Figure 5b.). L’infection est réussie, la multiplication du virus peut commencer.
Retour aux anticorps. Ceux-ci sont neutralisants s’ils interfèrent avec cette gymnastique d’infection. Soit en bloquant la liaison de S avec ACE2, soit en masquant le site de clivage de S par TMPRSS2, soit en perturbant la gymnastique de rapprochement des deux membranes effectuée par S2 (cf. figure 3). Dans tous ces cas, les virus ne peuvent pas infecter, ils sont neutralisés. Le test de neutralisation revient à mesurer la diminution ou l’annulation du pouvoir infectieux d’une solution virale par des anticorps.
Le test de neutralisation: ce qu’il faut avoir. Partons maintenant à la recherche d’anticorps neutralisants dans le sérum des individus infectés. Pour cela, il faut avoir à disposition :
- Une culture de cellules permissives au SARS-CoV-2, c’est à dire dans lesquelles le virus se multiplie en y faisant un dégât visible (cytolytique). Après multiplication, les cellules infectées sont « ratiboisées ».
- Une préparation de SARS-CoV-2 infectieux, dont on connaît la teneur exacte en virus infectieux. On utilise une dose suffisante pour infecter et détruire les tissus de cellules testées (TCID=Tissue Culture Infecting Dose).
- Une collection de sérums de patients infectés par SARS-CoV-2, infection confirmée par test RT-PCR.
- Une collection de sérums de patients obtenus avant l’émergence du SARS-CoV-2, qui pour sûr n’ont pas d’anticorps anti-SARS-CoV-2.
- Une préparation d’un virus contrôle, par exemple un virus de laboratoire qui ne circule pas chez l’homme. Ici, le virus de Sendai, SeV, pour lequel des anti-corps existent montés dans le lapin (sérum de lapin).
- Des sérums de patients infectés avec des coronavirus pré-pandémiques, ceci pour faire joli.
Pour 1. et 2., vous êtes renvoyés à l’article Le masque en question. Pour 3., vous apportez une bonne bouteille de Gamay genevois vieille vigne à une amie qui travaille à la section Diagnostic Sérologique de votre hôpital préféré. Le sérum est préparé simplement à partir de quelques millilitres de sang coagulé à température de chambre, clarifié par centrifugation et inactivé par incubation à 56°C. Les sérums ainsi traités peuvent être conservés à -80°C. 4. est nécessaire pour disposer d’un contrôle négatif. Ces sérums ne doivent pas montrer trace d’anticorps anti-SARS-CoV-2. 5. et 6. vont servir de contrôles positifs. Ils doivent démontrer l’effet protecteur de la présence d’anticorps neutralisants. Une lyse cellulaire dans ces conditions serait le signe que quelque chose de toxique contamine le test (cellules, solutions, milieu de culture etc..). Tout ce matériel réuni, on peut envisager de préparer les protocoles pour réaliser, finalement, les tests d’inactivations.
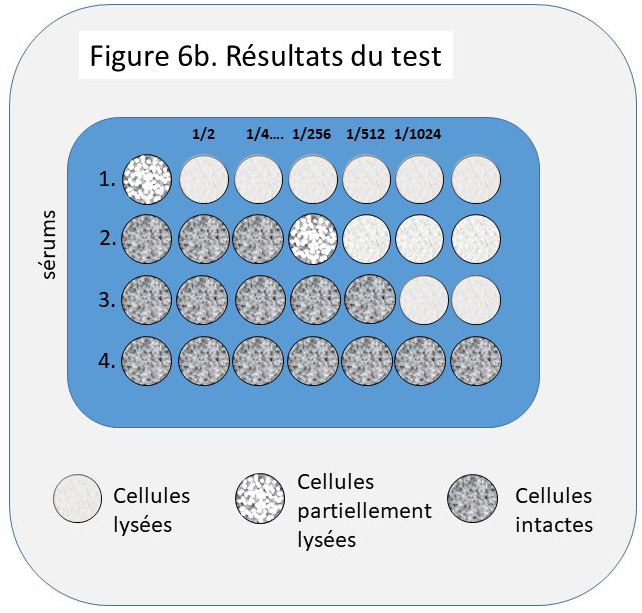
Le principe du test. Le principe du test de neutralisation est simple. Une quantité connue de virus, suffisante pour infecter toutes les cellules en un temps donné (10 TCID50), est mélangée à des dilutions successives de sérums de patients. Ce mélange virus-sérum est utilisé pour infecter des cellules en culture (Figure 6a.). Après 2-3 jours, les effets de l’infection sont observés. Si les cellules ont survécu, l’infection n’a pas eu lieu. Si elle eu lieu, les cellules sont détruites.
L’annulation de l’infection est la démonstration de la présence d’anticorps neutralisants dans le sérum mélangé au virus de départ. Plus la quantité d’anticorps est importante, plus ce sérum peut être dilué avant de perdre son activité neutralisante. La Figure 6b. présente les résultats obtenus après analyse de 4 sérums. Le sérum 1, non dilué, bien qu’il affiche une faible capacité à permettre la survie d’une partie des cellules, sera déclaré libre de tout anticorps neutralisant.
Les sérums 2, 3 et 4, en revanche, manifestent tous trois des capacités neutralisantes, quoiqu’à des niveaux différents. Le sérum 4 apparaît particulièrement riche en anticorps neutralisants puisque la neutralisation de l’infection peut se faire au-delà de la dilution 1/2048. Le sérum 3 affiche une capacité de neutralisation intermédiaire. Si ce test était calibré selon des normes internationales et s’il s’agissait d’une mesure des anticorps neutralisant le virus de la rougeole, le test conclurait à l’immunité du donneur de ce sérum.
Le tableau du test résume le protocole de l’expérience et peut servir à inscrire les résultats. Lorsqu’il n’y a pas de virus ajouté (colonnes « No virus »), les cellules doivent rester intactes (cases vert intense). Après infection par SeV (colonnes « TCID50 SeV »), le sérum anti -SeV doit protéger les cellules (4 cases vert intense). Dans tous les autres cas, les cellules infectées par SeV devraient être détruites (cases rouges), les sérums humains ne contenant pas d’anticorps anti-SeV. Pour les cellules infectées par SARS-CoV-2 (TCID50 SARS-CoV-19 »), elles devraient être détruites lorsque le virus est mélangé aux sérums des patients récoltés avant la COVID-19, et ainsi qu’au sérum anti-SeV. Lorsque le virus est traité avec les sérums des patients ayant guéris de la COVID-19, les résultats sont ceux recherchés par l’expérience (cases vert clair). Si les sérums contiennent des anticorps neutralisants, les cellules vont survivre à l’infection. Cette survie sera proportionnelle à la quantité d’anticorps présents. Plus celle-ci est élevée et plus la survie accompagnera une dilution plus importante du sérum.
En guise de conclusions. Cette série d’expérience ne permet pas de distinguer entre les IgA, IgM et IgG. Pour le faire, il va falloir séparer les anticorps selon leur type et refaire le test de neutralisation avec les préparations purifiées d’anticorps. Un caveat de cette expérience pourrait venir de réactions croisées entre des anticorps montés contre un autre coronavirus humain et les SARS-CoV-2. Si cela s’avérait être le cas, ce pourrait être une bonne nouvelle, car ces coronavirus circulent dans la population depuis longtemps. Une immunité de troupeau pourrait en résulter. Au vu des connaissances actuelles, cette hypothèse n’a reçu aucune confirmation. En revanche, il a été confirmé que des anticorps neutralisants sont bien présents dans le sérum des personnes qui ont guéri de l’infection. Ce qui ne constitue pas une surprise, car on voit difficilement une guérison après une COVID-19 sans production d’anticorps anti-SARS-CoV-2, quoique…mais ceci est une autre histoire.
Anticorps et immunité. Jusqu’à ce jour, l’immunité face à une infection virale a toujours été associée à la présence d’anticorps neutralisants dans le sérum. L’inverse n’est pas forcément vrai. La présence de ces anticorps ne signifie pas forcément l’immunité. Parfois leur présence en trop faible quantité, peut même favoriser l’infection. Finalement, ces tests de neutralisation tels que présentés, s’ils soutiennent la présence d’anticorps protecteurs, ne disent rien de la durée de cette protection. Pour obtenir cette information, il faut répéter ces tests avec des sérums récoltés dans la durée. Le plus intéressant serait de pouvoir faire ces tests avec les sérums d’un même collectif de patients guéris qui ont donné leur sang régulièrement. Et là nous ne pouvons pas aller plus vite que la musique. Nous saurons au fil du temps si ces anticorps persistent, et si oui, s’ils sont toujours pertinents pour neutraliser un virus dont le potentiel d’évolution est gage de survie.
NB: Il n’est pas certain que les détails du processus d’infection tel que présentés ici correspondent en tous points à celui du SARS-CoV-2. Il est en fait emprunté au processus des virus de la grippe qui a été décrit avec grande précision. La légitimité de cet emprunt repose sur le fait que la reconnaissance du récepteur, comme la fusion de l’enveloppe virale avec la membrane cellulaire, reposent sur l’action d’une seule protéine qui doit être découpée par une protéase.
Publié13/05/2020
Màj 02.08.2021